Paralysie laryngée idiopathique
La paralysie laryngée peut apparaître secondairement à une dysfonction des muscles laryngés, des nerfs laryngés récurrents ou vague, ou à une ankylose cricoaryténoïdienne. Il en résulte un défaut d’abduction du larynx lors de l’inspiration et donc une obstruction respiratoire haute.
On distingue deux types de paralysies laryngées :
Les formes congénitales peuvent se présenter sous deux entités :
- paralysie laryngée congénitale/héréditaire
(bouvier des Flandres, bull terrier, husky, berger blanc suisse)
- complexe polyneuropathie/paralysie laryngée congénitale
(Labrador, Dalmatien, rottweiler, Leonberg, chien montagne des Pyrénées).
Les paralysies laryngées acquises sont le plus souvent idiopathiques. Il y a de plus en plus de preuves démontrant que cette affection est le reflet d’une polyneuropathie progressive généralisée (Shelton 2010) dont les manifestations précoces sont un défaut d’abduction aryténoïdienne et la dysfonction œsophagienne.
Une nouvelle dénomination est utilisée pour cet ensemble d’affections : syndrome de paralysie laryngée et polyneuropathie de l’animal âgé (« GOLPP » en anglais pour Geriatric Onset Laryngeal Paralysis and Polyneuropathy (Stanley et al. 2010)).
Cette polyneuropathie atteint les nerfs longs (nerfs laryngé récurrent et fibulaire par exemple) et courts (nerfs laryngés para-récurrents innervant entre autres l’œsophage antérieur). Les nerfs laryngés récurrents et para-récurrents ont la même origine dans le noyau ambigu dans la moelle allongée.
La parésie aryténoïdienne est souvent plus marquée à gauche qu’à droite. Le fait que le nerf laryngé récurrent gauche soit anatomiquement plus long que le droit pourrait expliquer cette asymétrie.
Déterminer le côté le plus atteint est nécessaire lorsqu’un traitement chirurgical est envisagé : l’intervention doit concerner l’aryténoïde présentant la plus faible abduction (figures 1 et 2).

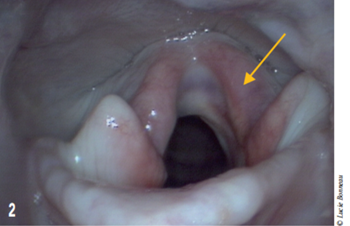
Figure 1 : Une suture Tie Back est mise en place entre les cartilages aryténoïde et cricoïde afin d'induire une abduction de l'aryténoïde atteint. Cette abduction peut être contrôlée à l’aide de la laryngoscopie per-opératoire.
L’atteinte est souvent plus sévère au niveau du nerf laryngé récurrent gauche, ce qui explique le choix du côté de la latéralisation.
Figure 2 : Aspect du larynx après chirurgie de latéralisation.
L'aryténoïde gauche présente une abduction satisfaisante (flèche).
Les autres causes de paralysie laryngée acquise incluent :
- les traumas / blessures
- les autres formes de polyneuropathies
- myasthénie grave
- polymyopathie
- maladie neuromusculaire généralisée
- hypothyroïdie
- néoplasies
Épidémiologie de la paralysie laryngée idiopathique
La paralysie laryngée touche principalement les races de grand format. La forme idiopathique se manifeste chez les chiens d’âge moyen ou âgé (moyenne d’âge : 11,2 ans). Les races prédisposées sont : Labrador (60-68 %), golden retriever (3,1-20 %), Terre Neuve (6,2 %), épagneul breton (3,3 %), berger allemand (3,1 %), berger australien (3,1 %), Saint Bernard, barzoï, setter irlandais. Les mâles sont deux à quatre fois plus atteints que les femelles (MacPhail 2013).
Diagnostic
Les signes cliniques sont généralement observés lors de paralysie bilatérale du larynx. On peut observer un stridor respiratoire (70-100 % des cas), un changement de voix
(20-56 %), une intolérance à l’exercice (13-100 %), de la toux au moment de la déglutition (40-62 %), des raclements de gorge (13-50 %) et des régurgitations (28 %) (Jeffery et al. 2006 ; Andrade et al. 2015 ; Weinstein et Weisman 2010 ; Stanley et al. 2010).
Dans les cas plus graves, une dyspnée inspiratoire sévère peut entraîner la mort de l’animal (10-22 %). Les symptômes s’aggravent à l’exercice, ainsi qu’en cas de chaleur ou d’obésité. Ces animaux sont plus à risque de bronchopneumonie par aspiration (6 %, Stanley et al. 2010), ce qui peut aggraver le tableau clinique et assombrir le pronostic de l’affection.
L’examen clinique doit inclure un examen neurologique complet afin d’exclure la présence de maladies neurologiques concomitantes. Les animaux souffrants d’une paralysie laryngée idiopathique peuvent présenter des signes neurologiques généralisés à l’admission (30 à 50 %). Le cas échéant, les signes neurologiques suggestifs d’une neuropathie généralisée se développent au cours de l’année suivant le diagnostic (Stanley et al. 2010). On peut observer de l’ataxie (12-31 %), de la paraparésie, de la faiblesse (30 %), un déficit proprioceptif (50 %), une diminution des réflexes posturaux (50 %), spinaux (54,5 %) et de retrait (12-40 %), et une atrophie musculaire (12,5 %) (Jeffery et al. 2006 ; Andrade et al. 2015 ; Stanley et al. 2010). L’examen des nerfs crâniens peut révéler des anomalies (18 %), dont une faiblesse de la langue (13,6 %) (Jeffery et al. 2006). Cet examen neurologique ne constitue pas un test sensible pour la détection d’une neuropathie généralisée, ce qui explique la nécessité de réaliser d’autres examens (œsophagogramme, électromyographie, sensibilité du larynx…).
Diagnostic différentiel
Les signes cliniques observés, à savoir ceux d’une dyspnée inspiratoire aggravée à l’effort, correspondent à une obstruction des voies respiratoires supérieures dont le diagnostic différentiel inclue : syndrome brachycéphale, collapsus laryngé ou trachéal, masse ou trauma des voies respiratoires supérieures.
Quels examens complémentaires choisir ?
La complexité de l’étiologie de la paralysie laryngée idiopathique, qui semble n’être qu’un symptôme d’une polyneuropathie généralisée, explique les difficultés que l’on
peut rencontrer dans le diagnostic de cette affection. Les examens complémentaires s’appuient majoritairement sur l’imagerie et la laryngoscopie. Les résultats obtenus des différents examens complémentaires apportent une valeur pronostique en évaluant la sévérité de la neuropathie.
Intérêt des examens d’imagerie médicale
Des radiographies thoraciques (3 vues) constituent le premier examen à réaliser dans l’investigation d’une obstruction des voies respiratoires supérieures. Cela permet d’explorer l’éventuelle présence de lésions pulmonaires, trachéo-bronchiques ou œsophagienne (bronchopneumonie paraspiration (figure 3), œdème pulmonaire post-obstructif, mégaœsophage).
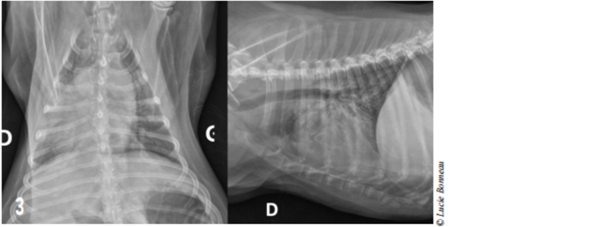
Figure 3 : Radiographies thoraciques : Une densité alvéolaire intéressant principalement l’ensemble des lobes pulmonaires droits est mise en évidence.
Bilan sanguin : exclure les autres causes
Le bilan hématologique et biochimique est généralement dans les normes. En cas de suspicion de myasthénie grave, un dosage des anticorps contre les récepteurs à acétylcholine est à réaliser. Bien que le lien entre les deux maladies ne soit pas encore clairement démontré, une investigation de la fonction thyroïdienne (TSH, T4) pour exclure une hypothyroïdie reste recommandée. Néanmoins, une complémentation en hormone thyroïdienne ne génère pas d’amélioration clinique.
La laryngoscopie : examen diagnostic de référence
Le diagnostic définitif est obtenu à l’aide de l’endoscopie respiratoire réalisée sous anesthésie générale (tableau 1, figures 4 et 5). La laryngoscopie per os est considérée comme la meilleure technique, bien que d’autres techniques soient décrites telles que la laryngoscopie transnasale et l’echolaryngographie (Radlinsky et al. 2009).



Figure 4 : Le chien est placé en décubitus sternal, le pas d'âne est en place.
Un assistant aide à maintenir la tête de l'animal droite. La sonde endotrachéale et un circuit de ventilation sont prêts en cas de besoin.
Le propofol est injecté à la demande.
Figure 5 : Colonne d'endoscopie utilisée pour la laryngoscopie per os.
L’anesthésie doit utiliser les doses anesthésiques les plus faibles possibles (propofol) afin de conserver les réflexes laryngés. Ceci optimise l’évaluation de la motricité laryngée et diminue le risque de faux positif (Radlinsky et al. 2009). On observe typiquement une relative immobilité des cartilages laryngés aryténoïdes dont l’abduction est nulle ou limitée au moment de l’inspiration (figure 6). En cas de doute, du Doxapram® peut être administré (1- 5 mg/kg IV) dans le but de stimuler les mouvements laryngés et ainsi de diminuer le taux de faux positifs (MacPhail 2013; Tobias, Jackson, et Harvey 2004). Durant cette même anesthésie, les sensibilités pharyngée et laryngée peuvent être testées. Pour cela un coton-tige, ou l’embout de l’endoscope, est appliqué sur l’épiglotte (figure 6). Cette stimulation résulte normalement en un mouvement de déglutition, en une toux.
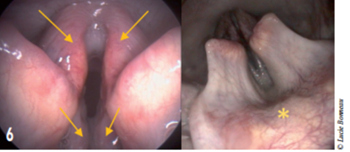
Figure 6 : Images endoscopiques de paralysie laryngée. Le larynx reste fermé au moment de l’inspiration.
Les flèches et étoile montrent les zones dont la sensibilité peut être testée.
La sensibilité de l’épiglotte apporte les résultats les plus significatifs (Andrade et al. 2015).
Le choix des molécules anesthésiques pour l’examen endoscopique s’avère primordial, la plupart d’entre elles induisant une paralysie laryngée. De nombreux protocoles ont été évalués pour l’estimation des mouvements aryténoïdiens (thiopental, propofol, ou kétamine seuls ou avec une molécule de prémédication comme l’acépromazine ou le butorphanol). De grandes variations sont décrites. Le standard de réalisation de l’examen, depuis que le thiopental a été retiré de la vente, utilise le propofol pur sans prémédication. Les raisons de ce choix sont plus liées à la simplicité de la procédure en comparaison aux utilisations d’anesthésiques volatils et aux variations que peuvent induire une prémédication (acépromazine, butorphanol).
Électrodiagnostic : rechercher une polyneuropathie périphérique
Les tests électrodiagnostiques sont réalisés sous anesthésie générale. Ceux-ci permettent d’évaluer l’étendue de la neuropathie.
Différents examens peuvent être réalisés :
- électromyographie des membres
- mesure de la vitesse de conduction des nerfs moteurs
- calcul de la latence résiduelle des extrémités distales des nerfs ulnaire et tibial (Jeffery et al. 2006)
La latence résiduelle permet d’évaluer la conduction dans les parties les plus distales des axones. Une augmentation de ce temps est compatible avec une conduction nerveuse déficiente des portions terminales. La détection d’activités anormales sur l’électromyogramme, en conjonction avec une conduction nerveuse déficiente, est suggestive d’une maladie axonale plus que d’un processus de démyélinisation (Jeffery et al. 2006).
Bilan lésionnel
Rechercher systématiquement un défaut de motricité œsophagienne
Les chiens ayant une paralysie laryngée idiopathique présentent fréquemment une dysfonction œsophagienne (jusqu’à70%) qu’il convient d’investiguer via des radiographies cervicales (profil) et la réalisation d’un œsophagogramme (Stanley et al. 2010).
Cet examen doit être réalisé sur un animal non sédaté. Il est contre-indiqué en cas de mégaœsophage ou de dyspnée sévère.
Le chien est placé en décubitus latéral droit.
Grâce à la fluoroscopie, les fonctions oropharyngée et œsophagienne sont observées jusqu’à l’arrivée du bol alimentaire dans l’estomac.
On administre trois consistances différentes d’aliment associées à du sulfate de barrium : phases liquide, humide (aliment en boîte) et dure (croquettes). La dysfonction œsophagienne est observée le plus fréquemment au niveau cervical et thoracique crânial. La phase liquide présente un œsophagogramme de plus mauvais score que les deux autres. Dès lors, l’examen peut être simplifié en se limitant à l’administration de la phase liquide.
L’identification d’une dysfonction œsophagienne constitue un facteur de risque pour le développement d’une bronchopneumonie par aspiration (Stanley et al. 2010).
Cet examen permet en outre d’identifier la présence d’une hernie hiatale ou d’un reflux œsophagien. Ce dernier est plus fréquent chez les chiens atteints de paralysie laryngée idiopathique (Andrade et al. 2015).
Endoscopie respiratoire : évaluer l’ensemble du système respiratoire
Il faut profiter de l’anesthésie de la laryngoscopie, pour visualiser l’arbre respiratoire et exclure les autres causes d’obstruction respiratoire haute. Un lavage bronchoalvéolaire peut éventuellement peut éventuellement compléter l’examen dans les formes sévères de bronchopneumopathie afin d’adapter au mieux l’antibiothérapie.
La paralysie laryngée provoque donc une obstruction respiratoire pouvant mener au décès de l’animal. Il s’agit d’un des symptômes précoces d’un syndrome de polyneuropathie progressive généralisée. Ceci explique la nécessité d’examens complémentaires diagnostiques poussés et l’établissement d’un bilan lésionnel. Cette maladie est généralement associée à un bon pronostic en cas de traitement chirurgical. Néanmoins, ce pronostic est à nuancer si une neuropathie évolutive est présente.
Des précautions sont à prendre lors de l’intervention chirurgicale sur des animaux présentant une sensibilité laryngée/pharyngée modifiée, un œsophagogramme pathologique et des anomalies électrophysiologiques. Les animaux présentant une dysfonction œsophagienne sont plus à risque de bronchopneumonie.